Hudförändringar
Nedan hittar du en översikt och en kort beskrivning av de viktigaste hudförändringarna. Du får information om de individuella hudskadorna och de typiska symtomen som de förekommer. I varje avsnitt har du också möjlighet att hänvisa till våra huvudartiklar och få ytterligare information.
Former på hudförändringar
Hudförändringarna som nämns nedan beskriver termer som en specialist i dermatologi använder för att beskriva hudförändringar med medicinsk precision.
Hudskador
Hudförändringar kallas hudskador. Alla hudsjukdomar kan beskrivas med hjälp av dessa blåsor.
Hudskador kan grovt delas upp i två grupper:
- Primära skador är hudförändringar som orsakas direkt av en hudsjukdom
- Sekundära fluorescenser Sekundära fluorescenser uppstår antingen från primär fluorescens eller från yttre skador på huden
Illustration av hudskador
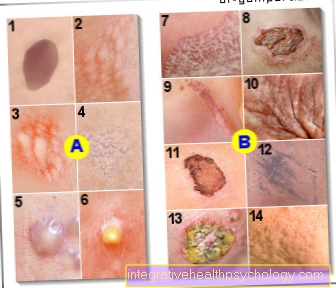
Hudförändringar
utfällningar
A - Primära skador
(På grund av en hudsjukdom
orsakade)
- Macula (plats)
- Papula
(Papule, nodule) <0,5 cm
Nodus (som papula) 0,5 - 1 cm - Urtica (val)
- Vesikel
- Bulla (urinblåsan)
- Pustula (pustule)
B - Sekundära skador
(Från A eller genom skador
av huden) - Squama (skala)
- Crusta (skorpa)
- Cicatrix (ärr)
- Rhagade (sprickor, sprickformade sprickor)
- Erosion
- Excoratio (defekt ner till dermis)
- Sår (svullnad)
- Atrofi (vävnadsatrofi)
Du kan hitta en översikt över alla Dr-Gumpert-bilder på: medicinska illustrationer
Primära skador
Här är en översikt över de primära fluorescenserna:
- Makula, på engelska platsen, är en omskriven, icke-påtaglig förändring i huden. Så du kan se gränserna för denna plats, men själva fläcken är inte höjd. Det betyder att du kan gå igenom bara Stroke-over-the-skin kan inte känna förändringen. Makula är i sin förlängning begränsad till hudens översta skikt.
- Papula, även kallad nodule eller papule, är en liten, omskriven höjd. Det finns papper i övre delen, men också de nedre skikten i huden. Papler förekommer till exempel i akne.
- Knotten, eller knuten, är en omskriven ökning av ämnet i eller under huden. De är större än en papule.
- Urtica, eller wheal, är en suddig platt höjd.
- Vesikeln, eller vesikeln, är en vätskefylld kavitet i det övre skiktet av huden, överhuden.
- Bulla, urinblåsan, liknar en vesikel, bara större. Dessa stora, vätskefyllda bubblor består ofta av små bubblor.
- Pustula är en steril, gulaktig samling av leukocyter (vita blodkroppar) i ett hål i överhuden (övre hudskiktet). Pustler förekommer till exempel i psoriasis och akne.
Sekundära skador
En kort översikt av de sekundära fluorescenserna:
- Skalaen, skalan, kännetecknas av en ökad samling hornlameller. Dessa mjäll förekommer främst vid psoriasis.
- Crusta, skorpan, är ett lager av torkad sekretion.
- Cicatrix, ärret, kännetecknas av läkning av en tidigare defekt. Ärret kan vara antingen atrofiskt (dvs mindre vävnad än tidigare) eller hypertrofiskt (med ökad vävnadstillväxt).
- Rhagaden, eller sprickan, är en spaltformad spricka som sträcker sig in i dermis. De kallas sprickor i icke-keratiniserade hud / slemhinnor. De förekommer ofta i munnen.
- En erosion (nötning) är en ytlig defekt som läker utan ärr.
- En excoratio är en defekt som sträcker sig in i dermis (nedre hudskiktet). Ändå läker excoratio vanligtvis utan ärr. Defekten är därför djupare än med erosion.
- Ett magsår eller svullnad beskriver en djupare defekt som lämnar ett ärr efter att det har läkt.
- Atrofi är en krympning av vävnad utan tidigare defekt.
- En pustula (pustule) kan också visas som en sekundär fluorescens.
Klassificering av hudförändringar
Följande är en lista över de vanligaste hudförändringarna uppdelade i:
- Hudförändringar i ålderdom
- Godartade förändringar i huden
- Hudförändringar på olika platser
- Hudförändringar i diabetes
- Hudförändringar efter kemoterapi
Förändringar i huden med åldern

Åldrande hud
Med ökande ålder utsätts huden för många ombyggnadsprocesser. Åldrande av huden börjar märkas så tidigt som 30 år.
Beroende på vilken miljöpåverkan som huden utsätts för, fortskrider åldringsprocessen snabbare eller långsammare.
Snabbare åldrande av huden är t.ex. Nikotinkonsumtion, ökad exponering för UV-ljus, samt ofta exponering för kemikalier och stress. Dessa yttre faktorer, i kombination med interna faktorer som en långsammare ämnesomsättning i ålderdom och en minskad förmåga att regenerera, huden åldras.
Du kan hitta detaljerad information på: Åldrande hud
Hudveck
Vatteninnehållet i huden minskar med åldringsprocessen. Huden blir torr och mindre sträckt. Det faktum att det finns mindre fett direkt under huden leder också till bildandet av rynkor.
Huden blir tunnare, mindre elastisk och också mindre försedd med blod. Som ett resultat läker sår sämre än hos yngre människor.
Dessutom förändras strukturen i körtlarna i hudområdet. Perspiration och talgproduktion minskar. Detta leder också till minskad hudmotståndskraft. Det blir mer benäget för sprickor, skador och irritation.
Läs mer om ämnet här: Hudveck
Åldersfläckar
Åldersfläckar förekommer främst i ansiktet, på underarmarna och på ryggen på händerna och därmed på platser som är särskilt utsatta för UV-strålning.
Det är en liten, ljusbrun, skarpt avgränsad missfärgning av huden orsakad av ansamling av så kallade ålderspigment (lipofuscin) stiga upp. Detta pigment produceras när det exponeras för UV-ljus och rensas vanligtvis från hudens celler. Med åldern är denna mekanism endast funktionell i begränsad utsträckning, så att ålderspigmentet förblir i huden och orsakar de typiska fläckarna. Dessa är ofarliga, men bör undersökas av en läkare om de misstänks, eftersom de lätt kan förknippas med en malig hudskada (Lentigo maligna) kan förvirras.
Du hittar detaljerad information här: Åldersfläckar - var kommer de ifrån och vad hjälper?
Åldersvorter
Åldersvorter, eller seborrheiska keratoser, är de vanligaste godartade hudtumörerna. De tenderar att utvecklas på ryggen, armarna och ryggen på händerna.
Deras utseende varierar mycket. Vissa åldersvorter är ljusbruna, andra nästan svarta. Oftast blir de inte större än 1 cm. De är kraftigt avgränsade och växer vanligtvis upp, dvs. de sträcker sig utöver den normala hudnivån.
Åldersvorter behöver inte tas bort. Vid behov, t.ex. om vårtan befinner sig på obekväma platser kan den tas bort med en laser eller en skarp sked.
I vissa fall kan ålderswarts misstas för malig hudförändring. Eftersom maligna hudsjukdomar också förekommer oftare i ålderdom, bör alla hudförändringar först undersökas av en läkare.
Läs mer om ämnet på: Åldersvorter
Godartade förändringar i huden
Blåsor, kallhår och liktorn
Blåsor, kallus och majs uppstår när det finns mekanisk skada på huden. Å ena sidan kan ökad friktion och tryck leda till att det övre hudskiktet lossnar från det nedre, vilket leder till blåsor. Huden kan dock också försöka anpassa sig till den nya situationen genom att reagera med ökad hornbildning. Detta skapar calluses eller corns.
Blåsor, kallhår och majs orsakas ofta av nya skor eller felaktiga skor samt felaktig eller överanvändning av huden, vilket ofta uppstår under sporten.
Läs mer om ämnet här: Blåsor, kallhår och liktorn
Vårtor
Våra orsakas oftast av mänskliga papillomavirus, vilket leder till ökad keratinisering av huden. Oftast finns dessa vulgära vårtor på händerna och på fotsålarna. De kan visas i alla åldrar och överförs genom kontakt eller smutsinfektion. Som ett resultat drabbas ofta flera familjemedlemmar samtidigt. Det finns olika behandlingsalternativ, vilket är den lämpligaste behandlingen för dig; det är bäst att diskutera detta med din hudläkare.
Förutom de vulgära vårtorna, som är överlägset de vanligaste, finns det dellarvorter, könsdelwartser eller till och med ålderswartser.
Du kan hitta detaljerad information på: Vårtor
Pigmentstörningar
Hudens färgpigment, melanin, skyddar de djupare lagren av huden från UV-strålning. En pigmenteringsstörning kan uppstå antingen av att melanin produceras mer eller mindre. De drabbade hudområdena kan skiljas från frisk hud, eftersom det antingen är ljusare eller mörkare. De viktigaste och vanligaste pigmentstörningarna är fräknar, leverfläckar och åldervorter, som i regel inte har något sjukdomsvärde. När det gäller leverfläckar är det till exempel viktigt att skilja mellan medfödda och förvärvade leverfläckar, eftersom de medfödda leverfläckarna har en ökad potential för degeneration. Pigmentstörningar förekommer också med melasma, vitiligo eller albinism.
Du kan hitta detaljerad information på: Pigmentstörningar
Spindelår
Spindelår är den minsta formen av åderbråck. Spindelår är dock ofarliga och behöver inte tas bort. Av kosmetiska skäl kan emellertid spindlarven tas bort med hjälp av olika procedurer och på patientens begäran. Eftersom dessa ingrepp vanligtvis inte är medicinskt angivna täcks inte kostnaderna av sjukförsäkringsbolagen.
Även om spindelår inte är farliga i sig själva, kan de vara en första indikation på en sjukdom i djupa vener eller venös ventiler, så det är lämpligt att följa kursen och vid behov genomföra en ultraljudundersökning.
Läs mer om detta på: Spindelår - orsaker och behandling
Hudförändringar på olika platser
Hudförändringar i ansiktet
Hudförändringar i ansiktet kan vara en mängd olika symtom och sjukdomar. Det bästa sättet att klargöra vilken sjukdom eller orsak som är ansvarig för utvecklingen av hudförändringen är genom ett besök hos en hudläkare. Detta kan vanligtvis göra en misstänkt diagnos baserat på en titt på förändringarna.
Hudförändringar i ansiktet kan delas in i olika grupper. Till exempel kan dessa uppstå på grund av infektioner. Förändringar i huden som inträffar till följd av infektionen visar ofta ytterligare symtom som en ökad temperatur. Ett antal olika bakterier och virus, såväl som svampar, kan orsaka en sådan infektion. Det välkända förkylningssåret representerar till exempel en infektionsrelaterad förändring i huden.
Vissa svampar misstänks också vara orsaken till det vanliga seborrheiska eksemet i hårbotten och ansiktet.
Eftersom huden i ansiktet vanligtvis inte täcks av kläder, finns det högre UV-exponering där än på resten av kroppen. Förändringar som kan uppstå på grund av UV-strålning inkluderar solbränna såväl som maligna sjukdomar som hudcancer.
Hudförändringar orsakade av biverkningar på medicinering är relativt sällsynta, men mycket möjliga. Emellertid förekommer ett sådant drogutslag på stora områden och är inte begränsat till huden i ansiktet.
I slutändan kan allergier också vara orsaken till en hudförändring. Här kan en allergi mot vissa vårdprodukter eller en överreaktion av kroppen mot faktiskt ofarliga ämnen spela en roll.
Du hittar detaljerad information här: Hudförändringar i ansiktet
Förändringar i hårbotten
Förändringar i hårbotten kan ha olika orsaker. I de flesta fall är hudförändringar som förekommer i hårbotten ofarliga fenomen som är lätta att behandla. I sällsynta fall kan det dock vara så att en malign sjukdom ligger bakom hudförändringarna som bör diagnostiseras och behandlas så snabbt som möjligt.
Eftersom hårbotten är i direkt vinkel mot solen och därmed mot den skadliga UV-strålningen, utvecklas ofta hudförändringar här. Förutom solbränna inkluderar detta också utvecklingen av hudcancer. Därför bör hårbotten alltid undersökas under screening av hudcancer, eftersom hudcancer annars ofta inte upptäcks under en lång tid vid denna tidpunkt.
Men mjäll och så kallade aterom, godartade tillväxter under huden, är vanliga hudförändringar på huvudet.
I allmänhet, om hudförändringar inträffar snabbt och utan uppenbar anledning, liksom om befintliga märken på huden snabbt förändras, i bästa fall bör en hudläkare konsulteras för förtydligande.
För mer information om förändringar i hårbotten rekommenderar vi följande artiklar:
- Pus finnar i hårbotten
- röda fläckar i hårbotten
- Eksem i hårbotten
- torr hårbotten
Hudförändringar runt bröstet
Hudförändringar som uppstår på eller under bröstet kan ha mycket olika orsaker.
I allmänhet kan alla hudförändringar förekomma på bröstet, vilket också förekommer på huden i resten av kroppen. Detta kan leda till förändringar orsakade av akne eller UV-strålning, såväl som skador och irritationer, men också på grund av farliga sjukdomar. I de flesta fall är hudförändringar dock ofarliga. Maligna sjukdomar som dyker upp som förändringar i huden på eller under bröstet är främst hudcancer och bröstcancer.
Hudförändringar som inträffar under bröstet beror främst på torr och irriterad hud. En sådan orsak är särskilt trolig om huden under bröstet är röd och smärtsam vid beröringen. Huden under bröstet bör, eftersom den ofta förbises, också kontrolleras regelbundet för hudförändringar.
Förändringar i brösthuden kan också vara en indikation på förekomsten av bröstcancer. Förändringar i bröstvårtan, till exempel tillbakadragningar och färgförändringar, är en alarmsignal som snabbt bör klargöras. Även om blodiga eller tydliga sekret kommer från bröstet, bör en läkare konsulteras för att få klarhet. Detta gäller också om en irriterad och röd hud inte läker under en längre tid eller andra hudförändringar inträffar inom en kort tid.
Hudförändringar på bröstet förekommer dock sällan i de tidiga stadierna av bröstcancer. Regelbundna kontroller av en behandlande gynekolog, som undersöker bröstet för synliga klumpar som en tidig indikation på bröstcancer, är vettiga.
I allmänhet märks förändringar i huden som endast förekommer på ett bröst och kräver i alla fall förtydligande.
Om hudförändringar inträffar på eller under bröstet, rekommenderas det alltid att kontakta den behandlande läkaren. Detta kan ta reda på orsaken till hudförändring och om nödvändigt utesluta en farlig sjukdom. Beroende på symtomen kan en allmänläkare, gynekolog eller dermatolog konsulteras. Den individuella prognosen för hudförändringar, oavsett om det är ondartade eller godartade, med en snabb diagnos och en tillhörande tidig start av terapin är alltid bättre än med en sen diagnos, varför ett läkarbesök inte bör undvikas.
Undersökningen av lokala förändringar i huden utförs vanligtvis genom att ta ett hudprov. Mer om detta ämne finns: Hudbiopsi
Hudförändringar på ryggen
Förändringar i huden på ryggen kan ha många orsaker. Den vanligaste hudförändringen i detta område är det vanliga födelsemärket eller mullvadet. Mullvader kan vara mycket olika i storlek och färg. De flesta av dem är redan närvarande vid födseln eller utvecklas under de första månaderna av livet. Speciellt bör mol som uppträder spontant, växa större eller ändra färg och konsistens medicinskt bedömas. Dessa kan vara föregångare till hudcancer.
Akne, den mest kända hudsjukdomen, manifesterar sig i många röda röda puspus och pustlar, som främst kan uppstå i ansiktet, décolleté, men också på ryggen. Eftersom huden på ryggen är särskilt fast och resistent kan akne vara mycket envis, särskilt där.
Lipomas kan utvecklas var som helst i den subkutana fettvävnaden. De är ofta belägna i huvud- och nackregionen, i axel- och ryggområdet. Dessa är mer eller mindre härdade kärlekshandtag som kan kännas under huden och har inget sjukdomsvärde. De förekommer vanligtvis mellan 50 och 70 år. Lipomen kan tydligt avgränsas från den omgivande vävnaden. I de flesta fall är lipomas bara ytliga och går sällan djupt.
Mycket sällsyntare än den godartade lipomen är den maligna liposarkom, som emellertid vanligtvis uppstår oberoende och inte uppstår från ett lipom.
Bältros är en virussjukdom orsakad av varicella zoster-viruset (vattkoppsvirus). Detta leder till ett brinnande, ofta kliande, blåsliknande utslag som löper längs nervkanaler och förekommer vanligtvis bara på hälften av kroppen.
I de flesta fall börjar utslaget i det bakre området bredvid ryggraden och sprids sedan framåt på ett bältliknande sätt. Bältros har vanligtvis sitt ursprung i ryggen, eftersom de orsakande virusen finns i ryggmärgens ganglier och utlöser infektionen därifrån. Virussen når vanligen ganglierna efter en vattkoppasinfektion i barndomen, där de kvarstår och t.ex. återaktiveras om immunsystemet försvagas. Detta manifesterar sig sedan som bältros.
Rödaktigt utslag på ryggen orsakas ofta av allergier eller läkemedelsreaktioner. I princip kan denna typ av reaktion orsaka utslag över hela kroppen, men stammen och ryggen påverkas företrädesvis. Ett utslag på ryggen visar sig vanligtvis som röda fläckar på ryggen.
Hudförändringar på glans
Hudförändringar i glans (medicinska: Glans penis) kan ha olika orsaker.
De enskilda hudförändringarna bör klargöras av en hudläkare så att han kan diagnostisera den underliggande sjukdomen och initiera lämplig behandling. Det vanligaste skälet till hudförändringar som förekommer på glans är en infektion med bakterier, svampar eller virus. Ofta förekommer dessa infektioner som en del av en sexuellt överförbar sjukdom. Rödhet kan också uppstå om huden är överdrivet irriterad. I händelse av en allergi, till exempel tvättmedel, kondomer (latexallergi) eller vårdprodukter som används, kan irritation, pustler och rodnad uppstå, som vanligtvis regresserar av sig själva om det utlösande ämnet undviks. Infektiös Fournier-koldbränd, som behöver akut behandling och är förknippad med en hög dödlighet, kan sällan förekomma.
I slutändan kan penicancer manifestera sig på glans och leda till hudförändringar där. En hudläkare bör alltid konsulteras, särskilt om hudförändringarna i glans ändras över tid eller är mörk eller mångfärgad.
Läs mer om ämnet: röda fläckar på glans, helt rödade eller kliande
Hudförändringar i diabetes
I samband med diabetes (diabetes mellitus) är hudförändringar vanliga. Olika former kan särskiljas.
Diabetisk dermopati
Diabetisk dermopati är den vanligaste hudförändringen i diabetes mellitus. Det förekommer hos upp till 70% av diabetikerna. Röda fläckar eller blåsor bildas framför främst skenbenet, och huden blir flagnig och pergamentliknande.
Dessutom kan håravfall uppstå i de drabbade områdena.
Diabetiskt sklerödem
Denna hudförändring sker hos 20-30% av diabetikerna. Det kännetecknas av en vaxartad, smärtfri ombyggnad av den subkutana vävnaden, särskilt på baksidan av handen och fingrarna. Detta gör huden fast, vilket leder till styvhet och begränsad rörelse av händerna.
En speciell form är Buschkes diabetiska sklerödem, i vilket huden ombyggs av ökad sockeransamling i vävnaden. Detta inträffar särskilt hos dåligt justerade diabetiker. Patienterna beskriver en känsla av spänning och täthet i huden. Dessutom har huden en ovanlig glans och förlorar sin naturliga struktur och elasticitet.
Necrobiosis lipoidica
Denna hudsjukdom kännetecknas av en inflammation i de mellersta skikten i huden, i vilken mer fett samlas (därmed "lipoidica" från det grekiska lipos = fett).
Vanligtvis förekommer det på framsidan av nedre benen. Inledningsvis visas vanligtvis intensivt röda blåsor, som med tiden expanderar till handflatan, sjunker in i vävnaden och utvecklas till rödgulaktiga, lätt förtjockade ytor.
Skadorna är omgivna av en blåaktig, upphöjd kant. I värsta fall kan inflammation leda till att vävnaden dör (nekros). Sammantaget är lipoidekrobios sällsynt. Det drabbar cirka 0,3% av diabetikerna.
Bullosis diabeticorum
Bullosis diabeticorum är ganska sällsynt. Dessa är blåsor som förekommer spontant, mestadels över natten, på handflatorna och på fotsålarna, som läker på egen hand efter cirka 2-4 veckor.
Läs mer om ämnet: Utslag på foten
Pruritus diabeticorum
Denna hudsjukdom beskriver den allvarliga klåda i alla hudområden, som ofta förekommer hos diabetiker. Det orsakas av brist på vätskor, nervskador på diabetiker, minskad talgproduktion eller sekundära hudinfektioner från ofta repor.
infektioner
Diabetiker är i allmänhet mer mottagliga för hudinfektioner av alla slag, skador på huden, till exempel genom ökad repa, leder snabbt till kolonisering av patogener (särskilt bakterier och svampar). Dessa hudinfektioner manifesteras också i utslag och kliande hudförändringar.
Övriga
Med diabetes kan det finnas många olika hudförändringar. Det finns ökad rödnad i ansiktshuden på grund av utvidgade kärl (rubeosis faciei), gulning av naglarna (gula nagelsyndrom) och vita fläckar i huden (vitiligo, vit fläcksjukdom).
Hudförändringar efter kemoterapi

kemoterapi
Kemoterapi används för att förstöra degenererade celler. Eftersom dessa tumörceller vanligtvis delar sig okontrollerade, är kemoterapi utformad för att förstöra exakt dessa celler med en hög delningsgrad.
Nackdelen är att vissa friska kroppsvävnader också har en hög celldelning eftersom de hela tiden måste förnya sig, t.ex. huden och munslemhinnan, som därför också attackeras av kemoterapi.
Cancerpatienter lider därför ofta av inflammation i munslemhinnan och tandköttet, samt alla typer av hudutslag under kemoterapi.
De flesta kemoterapi-inducerade utslag är rödhud som förekommer över hela kroppen (generaliserat utslag).
Vilken typ av utslag som utvecklas varierar också beroende på det kemoterapi som används. Vid vissa preparat kan smärtsamma skador uppstå på handflatorna och på fotsålarna (hand-fot-syndrom). Emellertid avtar utslaget i slutet av terapin.
strålbehandling
Strålbehandlingar är ännu mer skadliga för huden än kemoterapi. Detta beror på att strålterapi utsätter huden direkt för den skadliga strålningen. Hos vissa patienter manifesteras detta som ett utslag som kan förekomma veckor eller månader efter strålbehandling.
Det kan bestå av röda, fjällande plåster, åtföljda av gråtande blåsor eller hudförtjockning och kliande.
Andra patienter kan också uppleva pigmentfläckar eller mörkare hud i det bestrålade området. I allmänhet drabbas naturligtvis skinnhåriga människor oftare.
Håravfall
De så kallade hudhängen (hår och naglar) påverkas också allvarligt av kemoterapi och strålterapi, eftersom de också uppstår från snabbt uppdelade celler. Håravfall och spröda naglar uppstår. Efter terapin växer håret vanligtvis tillbaka. I vissa fall kan strålbehandling orsaka permanent hårlöshet i det bestrålade området.
Förebyggande och vård
Om möjligt bör exponering för solen undvikas under kemoterapi / strålbehandling för att inte sätta extra belastning på huden. Tillräcklig hudvård rekommenderas också, till exempel med krämer och salvor som innehåller ringblomma (calendula).
Koncentrat som innehåller kamomill eller salvia är särskilt lämpliga för sköljning i munnen.